Prof. Dr. med. Dietrich Tönnis
Sammlung wissenschaftlicher Arbeiten und Vorträge zur Orthopädie
Das Iliosakralsyndrom
© Prof. Dr. med. Dietrich Tönnis
Alle im Text verwendeten Abbildungen lassen sich per Mausklick vergrößert darstellen! Am Ende des Textes finden Sie darüber hinaus ein PDF zum Download.
Einleitung
Es gibt in der Schulmedizin wohl den Ausdruck Zervikal- und Lumbalsyndrom, der Begriff Iliosakralsyndrom wird aber nur selten und im wesentlichen nur von Manualtherapeuten verwandt. Lange Zeit wurde man bei Nennung dieses Krankheitsbildes von vielen zweifelnd angesehen, und manche Kollegen sowie Neurologen und Neurochirurgen kennen seine Einzelheiten auch heute oft noch nicht. Saxl (1931) und Bragard (1933) haben es früher schon sehr zutreffend beschrieben und von dem Ischiasbild abgegrenzt. Als dann der Bandscheibenvorfall als Ursache der Ischialgie entdeckt wurde, geriet das Iliosakralsyndrom wieder in Vergessenheit.
Man mußte es schon von den Manualtherapeuten lernen und dann durch eindrucksvolle Fälle darauf gestoßen werden (Tönnis et al.1970). Heute gibt es jedoch eine ganze Anzahl von Beschreibungen (Aalam u. Hoffmann 1975, Klawunde u. Zeller 1975, Thalheim 1975, Jauch 1977, Helbling 1978, Winkel 1992, Kissling u. Michel 1997, von der Wurff 2000) sowie viele Grundlagenuntersuchungen, die wir im Folgenden zitieren.
Anatomie
Das Iliosakralgelenk weist eine Knorpelfläche an jeder Seite des Kreuzbeins auf und gegenüber je eine an den Beckenschaufeln. Es hat fast die Form eines Bumerangs, wobei der untere horizontale Schenkel am Oberrand der Incisura ischiadica major liegt (Abb.1).
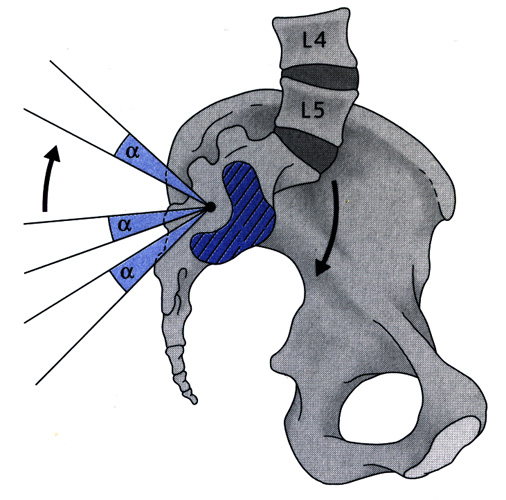 (Abb. 1) Becken und Flächen des Iliosakralgelenkes in Seitansicht. Der Punkt hinter der Gelenkfläche deutet die Lage des Drehzentrums des Kreuzbeins an, wenn das Becken fixiert ist.
(Abb. 1) Becken und Flächen des Iliosakralgelenkes in Seitansicht. Der Punkt hinter der Gelenkfläche deutet die Lage des Drehzentrums des Kreuzbeins an, wenn das Becken fixiert ist.
Der vordere Teil steigt dann fast senkrecht an. Von dem hintersten Teil der Beckenschaufel ziehen starke Bänder zur Rückfläche des Kreuzbeins, die es im Stehen halten (Abb.2). Der Gelenkknorpel ist an der Oberfläche faserig, in der Tiefe hyalin und besitzt die Gelenkflächen verbindende Fasern. Rouviere (1948) und frühere Autoren beschrieben schon das Vorhandensein einer Synovialis und Gelenkkapsel. Die Flächen fügen sich konvex und konkav bis zu einem gewissen Grade ineinander (Abb.2). Sie müssen im Stehen das Gewicht des Oberkörpers über das Becken auf die Beine übertragen. Schaukelbewegungen laufen um eine querverlaufende Achse (Abb.1).
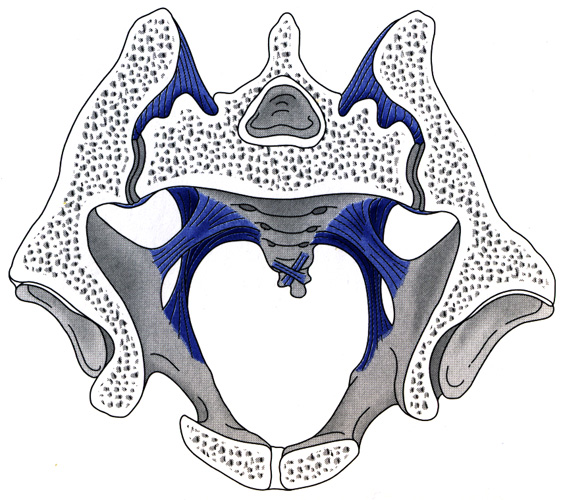 (Abb. 2) Horizontalschnitt durch Becken und Iliosakralgelenke in einer für das Stehen typischen Beckenkippung. Man erkennt wie das Kreuzbein durch Bänder von kranial-dorsal gehalten wird. Die Verzahnung im Becken ist nur gering.
(Abb. 2) Horizontalschnitt durch Becken und Iliosakralgelenke in einer für das Stehen typischen Beckenkippung. Man erkennt wie das Kreuzbein durch Bänder von kranial-dorsal gehalten wird. Die Verzahnung im Becken ist nur gering.
Von außen kann man den hintersten Rand des "Gelenkbumerangs" dicht unter der Spina iliaca post. sup. unter den Bändern tasten. Unmittelbar unter der Spina verläuft dann der Gelenkspalt horizontal nach ventral, am Boden des Spaltes durch den die tragenden Bänder vom hintersten Beckenrand zur seitlichen Kreuzbeinoberfläche ziehen. Hier ist die Druckempfindlichkeit bei dem Syndrom zu suchen.
Neue Untersuchungen von Grob et al.(1995) haben festgestellt, dass das IS-Gelenk an den Sakralnervenwurzeln 1-4 angeschlossen ist. Es besitzt tiefensensible und schmerzleitende Verbindungen zum Großhirn, die im Tierversuch auch geprüft wurden (Sakamoto et al. 2001).
Der frühere Streit, ob das Gelenk beweglich ist, wurde durch verschiedene Untersuchungen geklärt (Pauwels 1965, Egund et al.1978, Sturessa 1989, Kissling et al. 1990). Es gibt leichte Vor- und Rückkippungen und auch Verlagerungen in andere Richtungen bis zu einem Winkel von 4° (Winkel 1992). Sie betragen bei Gesunden aber nur Millimeter deutlich unter 1 cm (Kissling et al. 1990). Durch Bänderlockerungen, Altersverschleiß und stärkere Gewalteinwirkungen können die Verlagerungen in Einzelfällen auch weiter gehen. Sturesson et al.(2000) haben aber auch gezeigt, dass es für den Einbeinstand einen selbstschließenden Mechanismus im IS-Gelenk gibt.
Ursachen von Iliosakralsschmerz unspezifischer Art
- Gelenkblockierungen zufällig oder bei größeren körperlichen Anstrengungen.
- Gelenkblockierungen durch hormonelle Auflockerung der Beckenringbänder vor einer Geburt.
- Verschiebung der IS-Gelenke bei Hüftarthrosen und Hüfteinsteifungen.
- Verschiebung durch Fehlstatik aller Arten bei Lumbalskoliosen, Anomalien des lumbosakralen Übergangs wie Sakralisierung des 5. Lendenwirbels oder Lumbalisierung des 1. Sakralsegmentes, vor allem wenn halbseitig verschieden ausgeprägt, bei Hüftarthrodesen mit unterschiedlicher An - und Abspreizung des Beines und nach Beinamputationen.
- Bei Altersarthrosen und Überlastung des Gelenkes.
Zu Punkt 1, besonderen körperlichen Anstrengungen, ist zu sagen, dass wir schon in unserem ersten Krankengut (Tönnis et al. 1970) auch ein Kollektiv von jungen Bundeswehrsoldaten hatten, die sich Iliosakralblockierungen zuzogen.
Zu Punkt 2 ist zu sagen, dass der Körper bei Schwangeren in den Monaten vor der Entbindung das Hormon Relaxin bildet, das die Bänder der Iliosakralgelenke und der Symphyse lockert und damit den Durchtritt des kindlichen Kopfes erleichtert. An anderer Stelle sind wir ausführlicher darauf eingegangen (Tönnis 1984,1987). Es kommt dadurch leicht zu Gelenkverschiebungen, Blockierungen und Schmerzen, auch beim Liegen nachts. Sie lassen sich durch Chiropraktik leicht und ohne Kraftaufwand beseitigen. Schwere chronische Lockerungen bei Mehrgebärenden müssen manchmal aber auch operativer Behandlung zugeführt werden (Hagen 1997).
Zu Punkt 3: Wenn ein Hüftgelenk bei Arthrose einsteift, nimmt es gewissermaßen die Beckenschaufel bei seinen Bewegungen mit und führt dadurch zu Blockierungen in endgradigen Stellungen des Gelenkes. Interessant ist, dass bei verschiedenen Untersuchern auch ausschließlich das IS-Gelenk der Gegenseite betroffen war (Solonen 1957, Aalam u. Hoffmann 1975). Nach Einsetzen eines künstlichen Hüftgelenkes fallen diese Blockierungen natürlich weg. Einige Male beobachteten wir aber auch 3-4 Wochen später noch einmal Iliosakralschmerz, der sich dann durch 1-2 Kortisoninjektionen sofort beseitigen ließ. Hier musste sich offensichtlich das IS-Gelenk auch erst wieder an neue Verhältnisse anpassen.
Zu Punkt 4: Bei allen Arten der Fehlstatik durch Tiefertreten einer Seite und Höhertreten der anderen wird das tiefere IS-Gelenk mehr auf Druck belastet, das höhere mehr auf Zugspannung in seinen Bändern. Die Seite des Schmerzes ist dabei nicht immer einheitlich. Der Versuch eines Längenausgleiches durch Schuherhöhung sollte gemacht werden.
Zu Punkt 5: Die Schmerzursache muss nicht immer eine Gelenkblockierung sein. Sie ist es sogar häufiger nicht. Bei Altersarthrose des IS-Gelenkes und auch durch sehr senkrechte Gelenkspalten und weniger "kartenherz-förmige" treten Gelenkspaltverschmälerungen und -sklerosierungen auf und die Empfindlichkeit für Arbeiten in gebückter Stellung, langes Sitzen oder Stehen wächst.
Diagnostik
Typische Beschwerden. Typische Beschwerden sind sakrale Schmerzen nach langem Sitzen, im Auto oder bei langen Veranstaltungen mit Besserung bei Bewegung, während bei Bandscheibenvorfällen der Schmerz bei Belastung auftritt und sich beim Sitzen und Liegen bessert. Iliosakralschmerzen treten aber auch bei langem Stehen älterer Menschen auf, wenn eine gewisse Arthrose schon vorhanden ist.
Der Schmerz wird in der Tiefe des Iliosakralgelenkes empfunden, kann in das Gesäß, gelegentlich auch bis zum Oberschenkel und an die Unterschenkenkelaußenseite herabziehen und etwas brennend empfunden werden. Sensibilitätsstörungen fehlen. Bei starken Blockierungen kann der Schmerz auch äußerst intensiv sein.
Klinische Untersuchung. Das hervorstechendste Merkmal ist ein deutlicher Druckschmerz über dem Ilioskralgelenkspalt dicht unter und medial der Spina iliaca post. sup., manchmal auch am Ansatz des Lig. iliolumbale an der Beckenkammecke dorsal. Das Rückneigen des Körpers oder Rückstrecken des Beines kann im Iliosakralbereich schmerzen, ebenso das Seitneigen. Das Abspreizen des im Hüft- und Kniegelenk je 90° gebeugten Beines verstärkt die Schmerzen ebenfalls (Patrick-Zeichen). Beim gestreckten Anheben des Beines im Liegen tritt Iliosakralschmerz auf, kein ausstrahlender Ischiasschmerz, der mit weiterem Heben immer stärker wird (Laseguesches Zeichen bei Bandscheibenvorfall). Ein anderes typisches Zeichen ist die variable Beinlänge.
Beim Aufsetzen aus der Rückenlage bei gestreckt liegenden Beinen tritt auf der blockierten Seite eine leichte Beinverlängerung auf.
Eine neurologische Untersuchung mit Prüfung der Sensibilität und der Motorik gehört selbstverständlich immer zum Ausschluß eines Bandscheibenvorfalls dazu. Iliosakralbeschwerden sind aber ungleich häufiger.
Bildgebende diagnostische Maßnahmen
Ein Röntgenbild des Beckens unter Einschluß des gesamten Kreuzbeins sollte sicherheitshalber bei ersten Beschwerden immer angefertigt werden. Häufig fallen dabei keine Besonderheiten auf. Das schließt Gelenk-blockierungen und beginnende Arthrose nicht aus. Manchmal fallen sehr senkrecht gestellte Iliosakralfugen auf, wie schon erwähnt. Bei Arthrose wird der Gelenkspalt ein wenig enger, sklerosierter oder ankylosiert bei Männern ab 50 Jahren auch häufiger mit marginalen schnabelförmigen Osteophyten (Brooke 1924).
Genauere Knochendiagnostik liefert selbstverständlich ein CT in mehreren Schichten (Dihlmann 1979). Ein Szintigramm (Seyss 1973) oder MRT (Guglielmi et al. 2000) lassen noch früher als das CT eine verstärkte Aktivität bei Reizzuständen des Ilioskralgelenkes erkennen. Das ist aber selten erforderlich.
Ausschluß anderer Erkrankungen
| Entzündliche Erkrankungen (meist beidseitig) |
Spondylitis ankylosans (M. Bechterew), Psoriasis-Arthropathie, Morbus Reiter, Enteropathien: Colitis ulcerosa, Enterocolitis regionalis (M. Crohn), Zoeliakie u.a. Chronische Polyarthritis, familiäres Mittelmeerfieber u.a. |
| Infektiös (oft einseitig) | Tuberkulose, Bruzellose, Staphylococcus aureus |
| Osteopathien | Osteoporose, Osteomalazie, Hyperparathyreoidismus, Renale Osteodystrophie, Ostitis deformans Paget |
| Benigne und maligne Tumoren | |
| Knochenspanentnahmen an der hinteren Beckenschaufel | Diese können die tragenden Bändverankerungen für das Kreuzbein schädigen und ebenfalls Beschwerden verursachen. Knochenspanmaterial sollte deshalb etwas weiter ventral entnommen werden. |
Prinzipiell muss immer an ein großes Spektrum anderer Krankheiten auch gedacht werden.
Behandlung des Iliosakralsyndroms
Chiropraktik ist induziert und erfolgreich, wenn Gelenkblockierungen plötzlich auftreten und nicht durch dauerhafte Fehler der Statik und Hüftgelenks-arthrosen verursacht werden. Bei Iliosakralarthrosen, auch wenn sie im Röntgenbild noch nicht oder nur gering zu sehen sind, bewähren sich Kortisoninjektionen. Wir benutzen sie seit 1970 mit ganz überwiegendem Erfolg und verfügen auch über Erfahrungen am eigenen Körper.
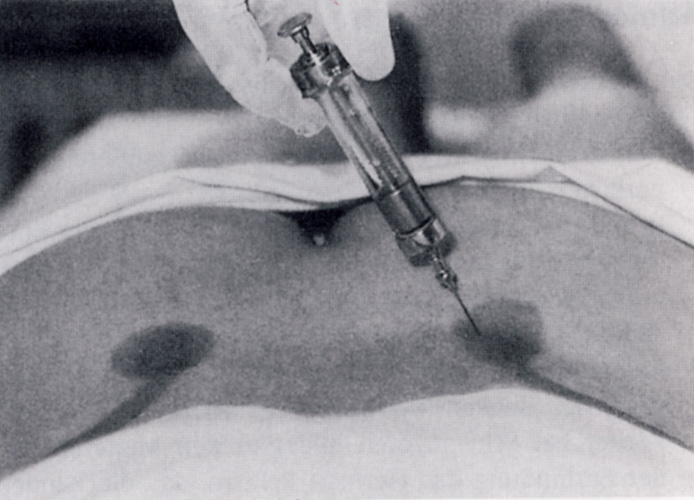
Die 6-8 cm lange Nadel, je nach Weichteilmantel, wird nach Desinfektion dicht unter und medial der Spina iliaca post. sup. zuerst senkrecht auf den hinteren knöchernen Gelenkrand vorgeschoben. Hier wird ein Teil des Kortisons injiziert.
Dann wird die Nadel etwa 30° nach außen gerichtet und in den Bänderspalt über dem anterioren Verlauf des Gelenkrandes geschoben (Abb. 3). Das gelingt auch nur ein Stück, dann ändert er meist seine Richtung. Auch hier wird der Spritzeninhalt verteilt. Es empfiehlt sich deshalb zu der Dosis von beispielsweise 40 mg Volon A 3-4 cm Novocain 1% zu geben, damit man die Dosis etwas mehr verteilen kann.
Zu beachten ist, dass die Nadel wirklich den Knochenkontakt unmittelbar medial und unter der Spina iliaca post. sup. erreicht und dann nach außen gerichtet den Bänderspalt. Wenn das nicht der Fall ist, läuft die Nadel entweder in das Foramen ischiadicum majus und muss mehr kranial plaziert werden oder der Gelenkspalt ist so weit und klaffend, dass man keinen Boden findet. Dann sollte die Nadel zurückgezogen werden, um nicht in die Nähe des N. ischiadicus zu kommen.
Zusammenfassung
Das Iliosakralsyndrom ist sehr, sehr häufig. Man muss nur die Symptomatik und Diagnostik kennen. Sie ist nicht schwer. Röntgenbilder zeigen oft noch keine Veränderungen. Chiropraktik und eine Kortisoninjektion, selten mehr, helfen schnell. Problematischer wird es nur bei Fehlstatik der Wirbelsäule und des Kreuzbeins und Hüftarthrosen. Hier müssen Zusatzmaßnahmen erfolgen.
Literatur
- Aalam, M., P. Hoffmann (1975): Beeinträchtigungen der Beckenfugen durch einseitige schwere Hüftgelenksleiden. Arch Orthop Trauma Surg 82: 257 – 262
- Bragard, K. (1933): Kreuzschmerzen durch Lockerung der Kreuzdarmbeingelenke. Alte und neue Verfahren der Untersuchung und Behandlung. Münch Med Wschr 80: 1240
- Brooke (1924): The sacroiliac joint. J Anat 58: 298
- Coventry M.B., E.M. Trapper (1972): Pelvic instability. J. Bone Joint Surg 51-A: 83 -101
- Dihlmann, W., K.F. Gurtler, M. Heller (1979): Sakroilikale Computertomography. Fortschr Geb Roentgenstr Nuclearmed 130: 656 – 695
- Egund, N., T.H. Olson, H. Schmid, G. Selvik (1978): Movements in the sacroiliac joints, demonstrated with roentgen stereophoto-grammetry. Acta Radiologica Diagn 19: 833- 846
- Grob, K.R., W.I. Neuhuber, R.O. Kissling (1995): Die Innervation des Sacroiliacal-gelenkes beim Menschen. Rheumatol 54: 117 – 122
- Guglielmi, G., A. De Serio, A. Leone, M. Cammisa (2000): Imaging of sacroiliac joints. Rays (Italy) 25: 63 – 74
- Hagen, B. (1997): Pelvic girdle relaxation from an orthopaedic point of view. Acta Orthop Scand 45: 550 – 563
- Helbing, R. (1978): Das Iliosakralgelenk nach Hüftarthrodese. Z Orthop 116: 113 – 123
- Jauch, G. (1977): Iliosakralgelenksblockierung nach pos. Patrickschen Phänomen bei der Dysplasiehüfte. Z. Orthop Traumatol 24: 554 – 557
- Kissling, R., B.A. Michel (1997): Das Sakroiliacgelenk. Grundlagen, Diagnostik und Therapie. Enke, Stuttgart
- Kissling, R., C. Brunner, H.A. Jacob (1990): Zur Beweglichkeit der Iliosakralgelenke in vitro. 128: 282 – 288
- Klawunde, G., H.J. Zeller (1975): Elektromyographische Untersuchungen zum Hartspann des M. iliacus (sagittale Blockierungen im lumbo-iliosakralen Bereich): Beitr Orthop Traumatol 22: 418 – 424
- Pauwels, F. (1965): Beitrag zur Klärung der Beanspruchung des Beckens, insbeson-dere der Beckenfugen. In: Abhandl. zur fubkt. Anatomie d. Bewegungsapparates. Springer, Heidelberg
- 16. Rouvire, H. (1948): Anatomie humaine descriptive et topographique. Masson, Paris
- Sakamoto, N., T. Yamashita, T. Takebayashi, M. Sekine, S. Ishii (2001): An electrophysiologic study of mechanoreceptors in the sacroiliac joint and adjacent tissues. Spine 26: 468 – 471
- Saxl, A. (1931): Die Arthritis des Sacroiliacalgelenkes. Arch Orthop Trauma Surg 30: 361 – 376
- Seyss, R. (1973): Zur radiologischen Diagnostik der Ileosakralregion. Beitr Orthop 20: 160 – 164
- Solonen, K.A. (1957): The sacroiliac joint in the light of anatomical, reontgenological studies. Acta Orthop Scand 27
- Struesson, B., A. Uden, A. Vleeming (2000): A radiostereometric analysis of movements of the sacroilliac joints during the standing hip flexion test. Spine: 25: 364 – 368
- Thalheim, W. (1975): Die Differentialdiagnose wichtiger Funktionsstörungen im Beckenbereich. Beitr Orthop Traumatol 22: 430 – 434
- Tönnis, D. (1972): Pathologie und Therapie der Kreuzdarmbeinfugen. Orthop Praxis 8: 224 – 226
- Tönnis, D. (1977): Das illiosakralsyndrom – Ursachen, Diagnostik, Therapie, Orthop Praxis 13: 637 – 643
- Tönnis, D. (1984): Die angeborene Hüftdysplasie und Hüftluxation. Springer, Heidelberg: 69
- Tönnis, D. (1987): Congenital dysplasia and dislocation of the hip. Springer, Heidelberg: 66
- Tönnis, D., K. Hördegen, H.W. Bär (1970): Reizzustände des iliosakralgelenkes, ihre Symptomatik und Behandlung. Atch Orthop Trauma Surg 68: 358 369
- Wilke, H.J., K. Fischer, B. Jeanneret, L. Claes, F. Magerl (1997): Invivo-Messung der dreidimensionalen Bewegung des Iliosakralgelenks. Z Orthop 135: 550 – 556
- Winke, D. (1992): Das Sakroiliakralgelenk. Fischer, Stuttgart
- van der Wurff, P. (2000): Clinical tests of the sacroilliac joint. Man Ther (Scotland) 5: 89 - 96
| Download | |
|---|---|
| Das Iliosakralsyndrom | PDF (1,8 MB) |