Prof. Dr. med. Dietrich Tönnis
Sammlung wissenschaftlicher Arbeiten und Vorträge zur Orthopädie
Die Schlittenprothese des Kniegelenkes (Vortrag für Nicht-Orthopäden)
© Prof. Dr. med. Dietrich Tönnis
Alle im Text verwendeten Abbildungen lassen sich per Mausklick vergrößert darstellen! Am Ende des Textes finden Sie darüber hinaus ein PDF zum Download.
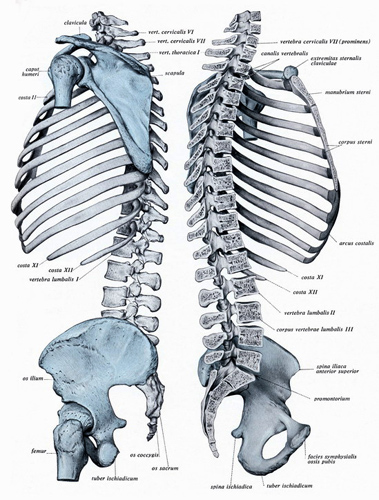 Die Orthopädie ist das Fach, das den Stütz- und Bewegungsapparat unseres Körpers betreut. Zum Stützapparat gehören die Wirbelsäule, das Becken und die Beine, zum Bewegungsapparat alle Gelenke und natürlich die Muskeln mit ihren Sehnen, die den Antrieb geben.
Die Orthopädie ist das Fach, das den Stütz- und Bewegungsapparat unseres Körpers betreut. Zum Stützapparat gehören die Wirbelsäule, das Becken und die Beine, zum Bewegungsapparat alle Gelenke und natürlich die Muskeln mit ihren Sehnen, die den Antrieb geben.
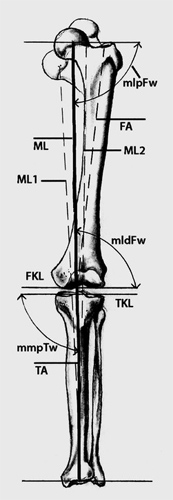 Unser Bein trägt die ganze Last des Körpers. Sie wird am Hüftgelenk erst auf den Hüftkopf übertragen und am Kniegelenk dann von den Knierollen auf den Schienbeinkopf und unten am oberen Sprunggelenk auf das Fußskelett.
Unser Bein trägt die ganze Last des Körpers. Sie wird am Hüftgelenk erst auf den Hüftkopf übertragen und am Kniegelenk dann von den Knierollen auf den Schienbeinkopf und unten am oberen Sprunggelenk auf das Fußskelett.
Auf diesem Bild geht es um die Achsen des Beines. Sie sehen, dass der Oberschenkel in einer leichten x- Beinstellung von 6° steht. Die eigentliche mechanische Belastungsachse läuft aber vom Hüftkopfzentrum fast durch die Mitte des Schienbeinkopfes bis zur Mitte des oberen Sprunggelenks.
Hat der Schenkelhals einen geringeren oder höheren Neigungswinkel, so ändert sich diese Belastungslinie, dann wird der Schienbeinkopf innen -wir sagen medial- oder seitlich - lateral - mehr belastet und es kommt auf die Dauer zum Knorpelverschleiß, zur Arthrose des Gelenkes. Die mediale Überlastung tritt bei einem O- Bein auf, die seitliche bei einem X- Bein. Das werden wir noch sehen.
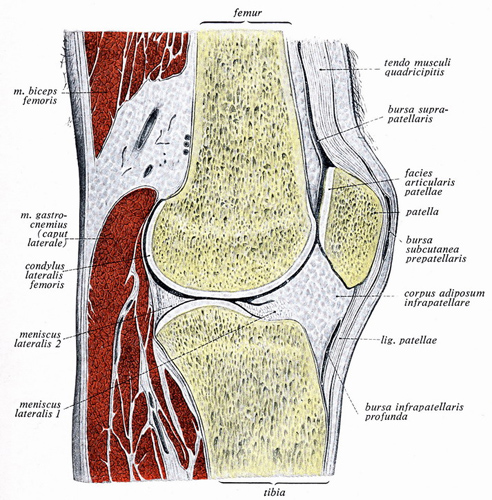 Zunächst noch ein paar Bilder zur Anatomie. Hier sehen wir das Kniegelenk von seitlich und Sie erkennen die Rundung der Knierollen, der Kondylen. Sie ist nicht gleichmäßig, sondern hat vorn einen größeren Radius als hinten. Davon wird noch zu sprechen sein. Vorn die Kniescheibe.
Zunächst noch ein paar Bilder zur Anatomie. Hier sehen wir das Kniegelenk von seitlich und Sie erkennen die Rundung der Knierollen, der Kondylen. Sie ist nicht gleichmäßig, sondern hat vorn einen größeren Radius als hinten. Davon wird noch zu sprechen sein. Vorn die Kniescheibe.
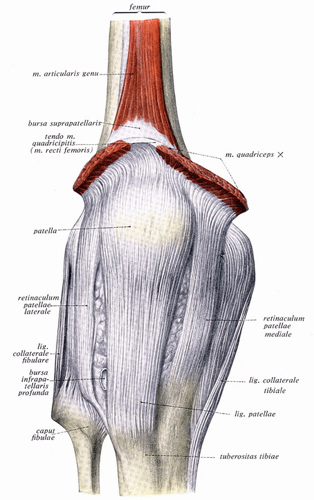 Hier sehen wir das Kniegelenk geschlossen von vorn. Die Kniescheibe in der Mitte. Von ihr geht ein starkes Band zum Schienbeinkopf, das angespannt wird, wenn wir das Knie strecken.
Hier sehen wir das Kniegelenk geschlossen von vorn. Die Kniescheibe in der Mitte. Von ihr geht ein starkes Band zum Schienbeinkopf, das angespannt wird, wenn wir das Knie strecken.
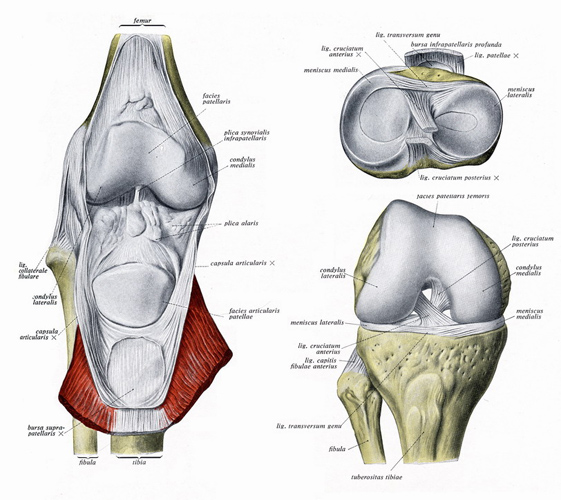 Links ist das Kniegelenk von oben her eröffnet und die Kniescheibe zum Unterschenkel geklappt, sodass man ihre Unterfläche und oben die Laufrinne in den Kondylen sieht. Diese sind hier in Streckstellung zu sehen, rechts unten dann in Beugestellung von 90°. Zwischen ihnen sehen wir das vordere und das hintere Kreuzband, die eine Schubladenverschiebung nach vorn und nach hinten verhindern. Bei Fußballspielern müssen sie oft ersetzt oder genäht werden.
Links ist das Kniegelenk von oben her eröffnet und die Kniescheibe zum Unterschenkel geklappt, sodass man ihre Unterfläche und oben die Laufrinne in den Kondylen sieht. Diese sind hier in Streckstellung zu sehen, rechts unten dann in Beugestellung von 90°. Zwischen ihnen sehen wir das vordere und das hintere Kreuzband, die eine Schubladenverschiebung nach vorn und nach hinten verhindern. Bei Fußballspielern müssen sie oft ersetzt oder genäht werden.
Wir sehen jetzt oben rechts auch die Menisken, Hufeisen-förmige Faserknorpelumfassungen zur besseren Auflage und Druckübertragung für die Kondylen.
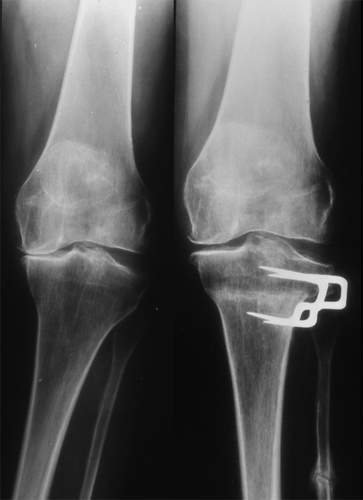
Ehe ich nun auf die Prothesenversorgung des Kniegelenkes eingehe, will ich vorher noch erwähnen, wie man sie in jüngeren Jahren bei Achsenfehlstellungen noch vermeiden kann. Ein O-Bein lässt sich durch eine seitliche Knochenkeilentnahme aus dem Schienbeinkopf beseitigen, wie Sie es hier rechts angedeutet sehen, schon nach Durchbauung der Osteotomie. (Knochendurchtrennung)
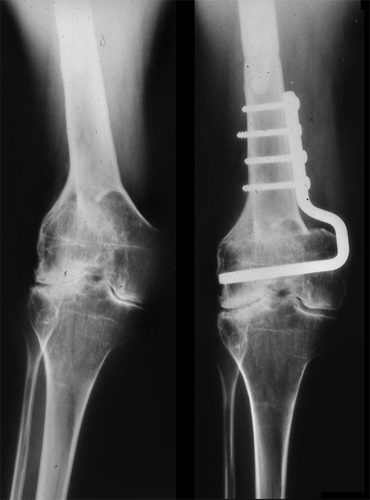
Liegt die Fehlstellung im Oberschenkel vor, wird hier durch eine suprakondyläre Knochenkeilentnahme eine normale Achse hergestellt.

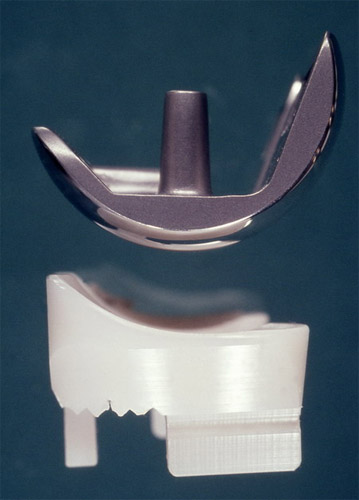
In meiner Ausbildungszeit bis 1970, dem Jahr, in dem ich hier die Orthopädische Klinik übernahm, gab es nur sogenannte Totalprothesen des Kniegelenks und zwar die ganz links gezeigte von Waldius (Schweden). Die Stiele wurden in den Markhöhlen von Ober- und Unterschenkel mit Knochenzement eingebracht.

Hier ist die Prothese in ihre Teile zerlegt. Rechts sehen wir herausgezogen die starke Metallachse. Sie lässt sich, wenn das Unterteil an das obere hochgeschoben wird, von der Seite als Achse einführen.
Das sehen wir in diesem Bild oben. Das Gelenk hat eine starre Achse dort, wo die Stiele aufeinander treffen. Bei der mittleren, späteren Prothese aus Frankreich ist die Drehachse deutlich weiter nach hinten verlagert. Warum? Und die nächste Prothese ganz unten ist noch asymmetrischer.
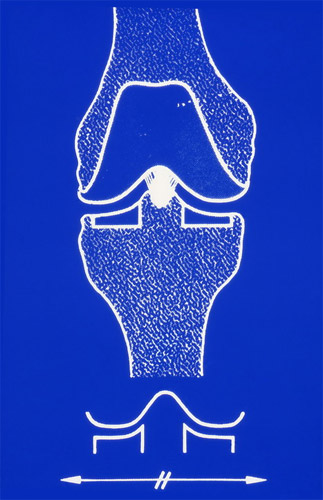
 Ich erwähnte vorhin schon, dass die Kondylen in der Auflagefläche vorn beim Stehen gegenüber der in Beugestellung belasteten hinteren Seite einen unterschiedlichen Radius haben, vorn größer, hinten kleiner. Biomechanisch sprechen wir von einer wandernden Achse am Kniegelenk. Sie wandert von vorn nach hinten mit. Dem müssen die Kreuz- und Seitenbänder angepasst sein, wie Sie hier aus der verlagerten Richtung der Kreuzbänder in Streckung und Beugung ersehen. Ihre Länge muss in Beugung und Streckung gleich sein.
Ich erwähnte vorhin schon, dass die Kondylen in der Auflagefläche vorn beim Stehen gegenüber der in Beugestellung belasteten hinteren Seite einen unterschiedlichen Radius haben, vorn größer, hinten kleiner. Biomechanisch sprechen wir von einer wandernden Achse am Kniegelenk. Sie wandert von vorn nach hinten mit. Dem müssen die Kreuz- und Seitenbänder angepasst sein, wie Sie hier aus der verlagerten Richtung der Kreuzbänder in Streckung und Beugung ersehen. Ihre Länge muss in Beugung und Streckung gleich sein.
Wir können daraus auch entnehmen, dass eine einachsige Prothese keine genügende Beugung zulassen kann. Auf den Kondylen ist hier schon leicht schraffiert unsere spätere Schlittenprothese angezeichnet, seitlich auch die Seitenbänder, auf die es auch ankommt.
 Ich erwähnte vorhin schon, dass die Kondylen in der Auflagefläche vorn beim Stehen gegenüber der in Beugestellung belasteten hinteren Seite einen unterschiedlichen Radius haben, vorn größer, hinten kleiner.
Biomechanisch sprechen wir von einer wandernden Achse am Kniegelenk. Sie wandert von vorn nach hinten mit.
Dem müssen die Kreuz- und Seitenbänder angepasst sein, wie Sie hier aus der verlagerten Richtung der Kreuzbänder in Streckung und Beugung ersehen. Ihre Länge muss gleich Beugung und Streckung.
Ich erwähnte vorhin schon, dass die Kondylen in der Auflagefläche vorn beim Stehen gegenüber der in Beugestellung belasteten hinteren Seite einen unterschiedlichen Radius haben, vorn größer, hinten kleiner.
Biomechanisch sprechen wir von einer wandernden Achse am Kniegelenk. Sie wandert von vorn nach hinten mit.
Dem müssen die Kreuz- und Seitenbänder angepasst sein, wie Sie hier aus der verlagerten Richtung der Kreuzbänder in Streckung und Beugung ersehen. Ihre Länge muss gleich Beugung und Streckung.
 Engelbrecht setzte aber das Kunststoff-plateau in großer Dicke mit viel Zement ein, so dass er in weiche Knochen-strukturen als Unterlage kam.
Engelbrecht setzte aber das Kunststoff-plateau in großer Dicke mit viel Zement ein, so dass er in weiche Knochen-strukturen als Unterlage kam.
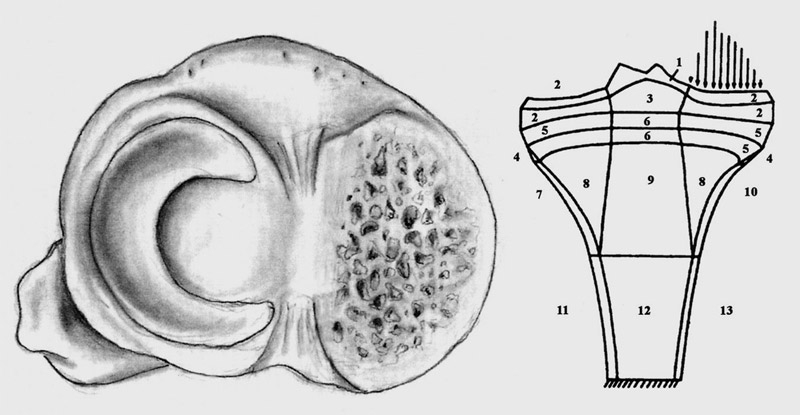 Am Schienbeinkopf ist unter der Knorpelschicht auf der Oberfläche eine harte Knochenplatte vorhanden, die den Hauptdruck trägt. Darunter befindet sich spongiöser Knochen mit einer Struktur wie ein früherer Schwamm, nur mit härteren Knochenbälkchen. Die Tragfähigkeit nimmt hier aber in Stufen schnell ab. Das verdeutlicht das rechte Bild.
Am Schienbeinkopf ist unter der Knorpelschicht auf der Oberfläche eine harte Knochenplatte vorhanden, die den Hauptdruck trägt. Darunter befindet sich spongiöser Knochen mit einer Struktur wie ein früherer Schwamm, nur mit härteren Knochenbälkchen. Die Tragfähigkeit nimmt hier aber in Stufen schnell ab. Das verdeutlicht das rechte Bild.
 Ich übernahm dann nach einem Besuch die Technik von Marmor. Er setzte sein Polyäthylenplateau aber auch wie ein Inlett ein auf schon spongiösen Knochen und ließ die harte Knochenplatte nur als Umfassung stehen. Schon nach den ersten eigenen Operationen sagte ich mir aber, das ist doch unsinnig. Die Natur hat die harte deckende Knochenplatte unterhalb der Knorpelschicht doch zum Tragen bestimmt. Man sollte sie deshalb erhalten.
Ich übernahm dann nach einem Besuch die Technik von Marmor. Er setzte sein Polyäthylenplateau aber auch wie ein Inlett ein auf schon spongiösen Knochen und ließ die harte Knochenplatte nur als Umfassung stehen. Schon nach den ersten eigenen Operationen sagte ich mir aber, das ist doch unsinnig. Die Natur hat die harte deckende Knochenplatte unterhalb der Knorpelschicht doch zum Tragen bestimmt. Man sollte sie deshalb erhalten.
 Dann durften allerdings die Schlittenkufe und das Kunststoffplateau nur eine geringere Höhe aufweisen.
Dann durften allerdings die Schlittenkufe und das Kunststoffplateau nur eine geringere Höhe aufweisen.
Firma Link, Hamburg, die auch für die Endoklinik arbeitete, fertigte mir dann diese Prothese an und Plateaus ab 4 mm Dicke im Abstand von nur 1 mm bis zu 9 mm und dann 11, 14, 17.
Ferner brachten wir hinten an der Kufe eine senkrechte innere Verlaufsfläche an, da die Kondyle hier zur Erleichterung der Beugung zu verkürzen ist.
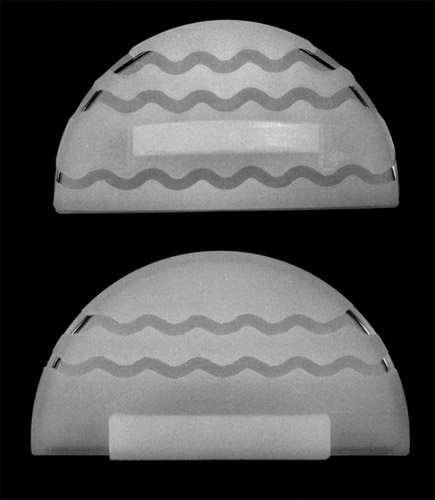 Wir fügten auch einen unterstützenden Längsbalken, zuerst am Rande an, dann in der Mitte des Plateaus, der in einer Rille der tragenden Knochenschicht mit Knochenzement verankert wurde.
Wir fügten auch einen unterstützenden Längsbalken, zuerst am Rande an, dann in der Mitte des Plateaus, der in einer Rille der tragenden Knochenschicht mit Knochenzement verankert wurde.
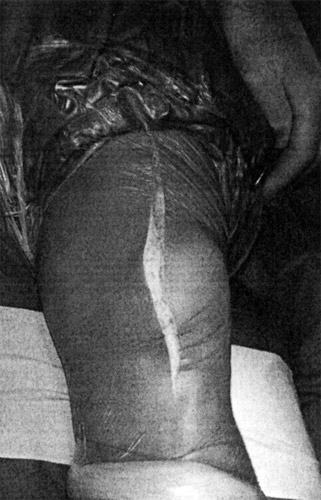 Wie geht eine solche Operation nun vor sich?. Es wird eine Anästhesie der Beinnerven an ihrer Austrittsstelle im Rückenmarkskanal vorgenommen, so dass man den Patienten nur leicht mit einer Allgemeinnarkose einschläfern muss.
Wie geht eine solche Operation nun vor sich?. Es wird eine Anästhesie der Beinnerven an ihrer Austrittsstelle im Rückenmarkskanal vorgenommen, so dass man den Patienten nur leicht mit einer Allgemeinnarkose einschläfern muss.
Entweder innen oder seitlich von der Kniescheibe wird das Gelenk eröffnet und dann in 90° Beugung aufgestellt.
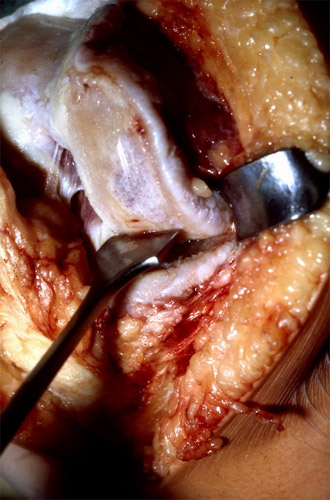 Zuerst wird die hintere Kondyle mit dem Meißel etwas gekürzt wie schon besprochen. Sie sehen hier, dass der weiße Knorpel von der Kondyle schon völlig abgerieben ist und nur an den Rändern noch sichtbar.
Zuerst wird die hintere Kondyle mit dem Meißel etwas gekürzt wie schon besprochen. Sie sehen hier, dass der weiße Knorpel von der Kondyle schon völlig abgerieben ist und nur an den Rändern noch sichtbar.
Die Reste des Meniskus werden auch entfernt.
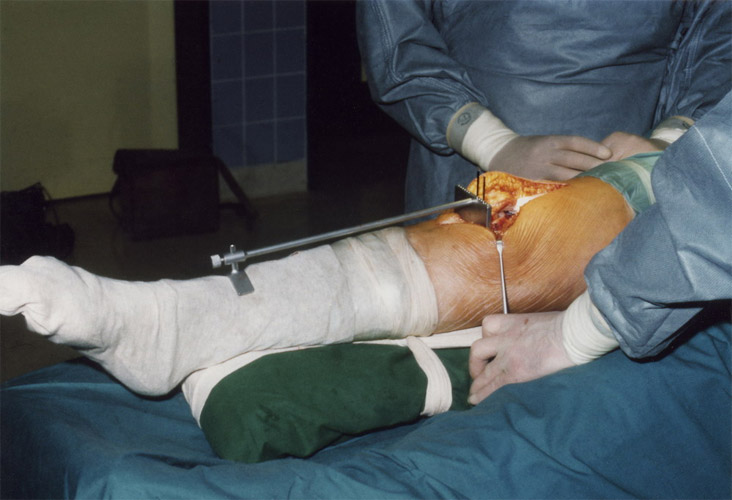 Dann muss das Schienbeinplateau für das Kunststoffplateau planiert werden unter möglichst wenig Knochenverlust. Dazu setzten wir früher zwei 1,5 mm starke Drähte ganz knapp unter die vorgesehene Fläche von vorne ein. Auf diesen läuft dann die oszillierende Säge. Sie sehen außerdem hier das Gerät, das die Drähte führte. Es lag der Längsachse des Schienbeins an und war rechtwinkelig auf den Schienbeinkopf gerichtet mit 5° Neigung nach hinten. Heute gibt es natürlich auch Computernavigation durch Röntgenkontrolle.
Dann muss das Schienbeinplateau für das Kunststoffplateau planiert werden unter möglichst wenig Knochenverlust. Dazu setzten wir früher zwei 1,5 mm starke Drähte ganz knapp unter die vorgesehene Fläche von vorne ein. Auf diesen läuft dann die oszillierende Säge. Sie sehen außerdem hier das Gerät, das die Drähte führte. Es lag der Längsachse des Schienbeins an und war rechtwinkelig auf den Schienbeinkopf gerichtet mit 5° Neigung nach hinten. Heute gibt es natürlich auch Computernavigation durch Röntgenkontrolle.
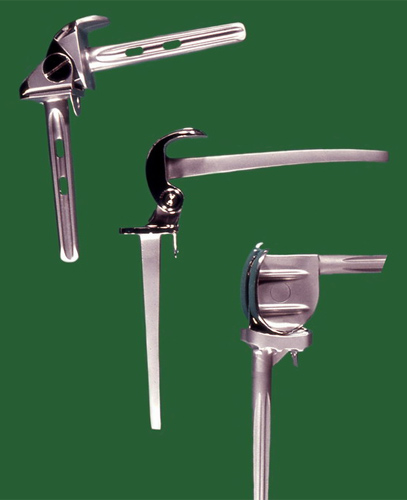
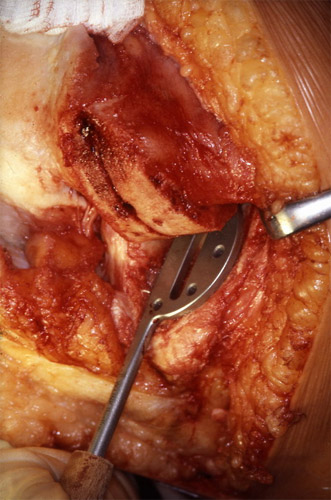 Dann gibt es Geräte wie dieses, mit denen man die Rille für den Plateauträgerbalken markiert und ein anderes Gerät für die Kondyle. Hier ist schon ein Bohrloch für den Prothesenstiel an der Kondyle angebracht und ein Schlitz für eine dünne Metallführungsplatte damit Drehungen der Prothese vermieden werden.
Dann gibt es Geräte wie dieses, mit denen man die Rille für den Plateauträgerbalken markiert und ein anderes Gerät für die Kondyle. Hier ist schon ein Bohrloch für den Prothesenstiel an der Kondyle angebracht und ein Schlitz für eine dünne Metallführungsplatte damit Drehungen der Prothese vermieden werden.
 Nun kommt der kritische Moment, wo wir provisorische Kunststoffplateaus einschieben und insbesondere am medialen Gelenkspalt prüfen, wie weit wir durch ein höheres Plateau ein O-Bein ausgleichen können. Die niedrigeren Plateaus sind ab 4 mm bis 9 mm im 1mm Abstand vorhanden, dann in 2-3 mm.
Nun kommt der kritische Moment, wo wir provisorische Kunststoffplateaus einschieben und insbesondere am medialen Gelenkspalt prüfen, wie weit wir durch ein höheres Plateau ein O-Bein ausgleichen können. Die niedrigeren Plateaus sind ab 4 mm bis 9 mm im 1mm Abstand vorhanden, dann in 2-3 mm.
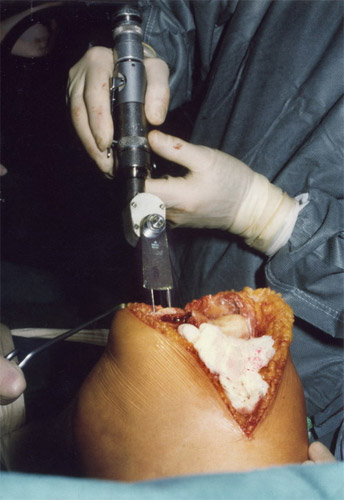
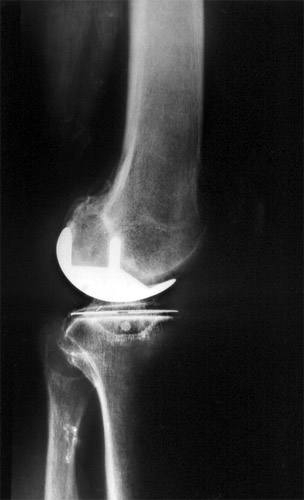 Die Prothesenteile werden dann mit dem Kunststoff Methylmetacrylat ein-zementiert. Hier sehen wir das Ergebnis von der Seite, die Prothese, die der Kondylenform genau entspricht. Das Plateau ist von dünnem Draht umrandet, damit man es sichtbar macht. Darunter sieht man den kleinen Trägerbalken in dünnem Zement.
Die Prothesenteile werden dann mit dem Kunststoff Methylmetacrylat ein-zementiert. Hier sehen wir das Ergebnis von der Seite, die Prothese, die der Kondylenform genau entspricht. Das Plateau ist von dünnem Draht umrandet, damit man es sichtbar macht. Darunter sieht man den kleinen Trägerbalken in dünnem Zement.
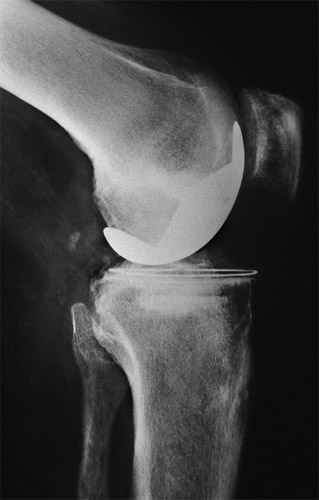 In Beugestellung rollt die Kondyle etwas weiter nach hinten. Dies ist ein längerer Schlitten. Vorn ist hier die Kniescheibe gut zu sehen. Der eckige Trägerbalken ist noch ein anfänglicher Typ.
In Beugestellung rollt die Kondyle etwas weiter nach hinten. Dies ist ein längerer Schlitten. Vorn ist hier die Kniescheibe gut zu sehen. Der eckige Trägerbalken ist noch ein anfänglicher Typ.
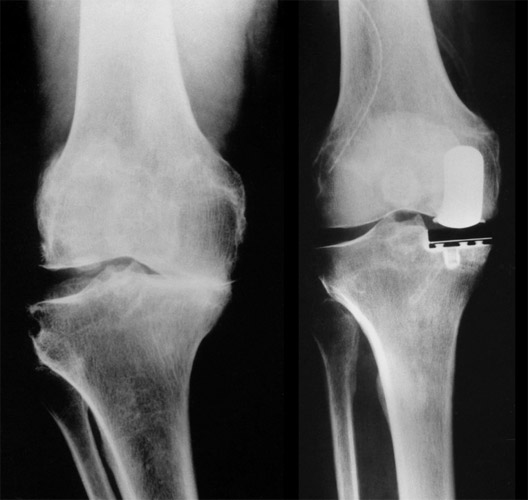
Jetzt wollen wir uns die Operationsergebnisse und - möglichkeiten einmal betrachten. Hier ist vor der Operation links eine starke mediale Arthrose mit Aufhebung des Gelenkspalts und Abrieb von Knochen schon bei starkem O - Bein - wir sagen genu varum - vorhanden. Rechts, das mediale Seitenband ließ sich hier gerade noch genügend aufdehnen. Das O-Bein ist hier nur mit einer medialen Schlittenprothese fast ganz ausgeglichen.
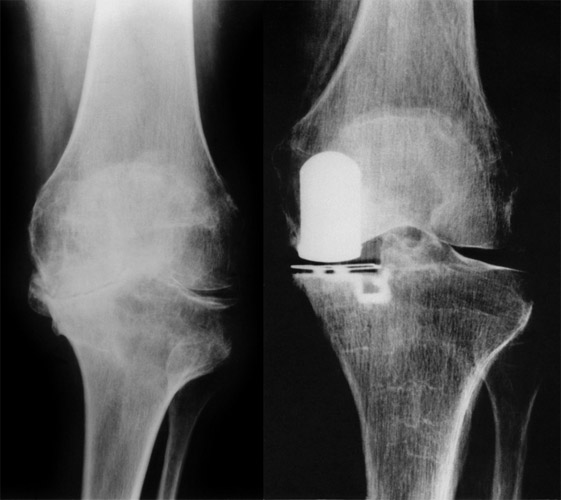
Hier ein noch stärkerer Knochenabrieb auch medial bei genu varum und Aufhebung des Gelenkspalts. Das mediale Seitenband ließ gerade noch eine weitgehende Beseitigung des genu varum zu, aber nur mit einem sehr niedrigen Kunststoffplateau.
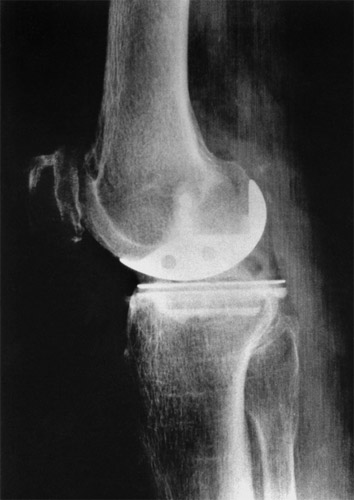 Dies ist die seitliche Ansicht. Die hintere Kondyle wurde verkürzt. Auch hier passt sich die Schlittenkufe gut an.
Dies ist die seitliche Ansicht. Die hintere Kondyle wurde verkürzt. Auch hier passt sich die Schlittenkufe gut an.
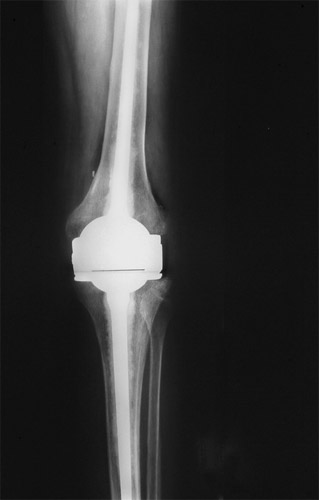
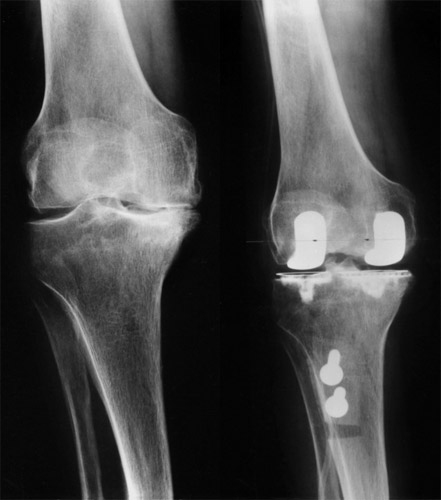 Wir kommen jetzt zu den sog. bikondylären Schlitten-prothesen, bei denen beide Kondylen einbezogen werden müssen.
Wir kommen jetzt zu den sog. bikondylären Schlitten-prothesen, bei denen beide Kondylen einbezogen werden müssen.
Hier liegt ein genu varum mäßigen Grades vor, aber mit Aufhebung des medialen Gelenkspaltes und Abrieb. Das mediale Seitenband war zu straff und ließ keine X- Beinstellung zu. In solchen Fällen nehmen wir etwas von der Knochen-oberfläche am seitlichen Gelenkspalt ab. Dazu wurde, für einen besseren Zugang, der Sehnenansatz der Kniescheibe am Schienbeinkopf abgesägt und mit leichter Verschiebung zuletzt wieder fixiert. Die seitliche Knochenabtragung rechts hätte noch etwas stärker sein können.
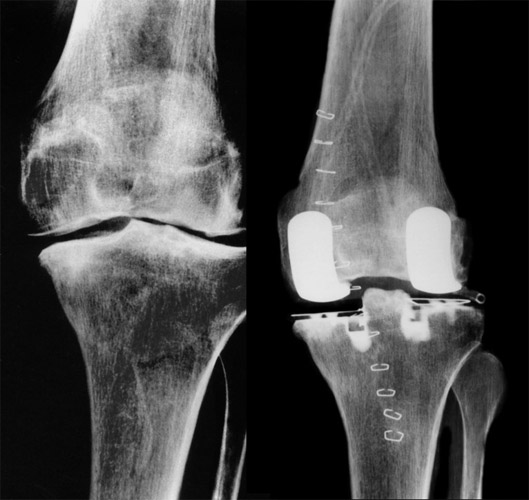
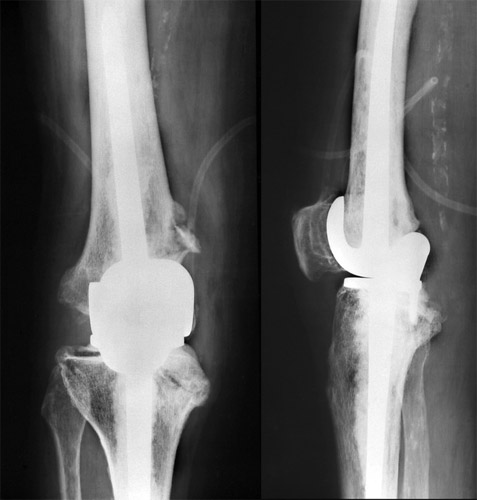
Hier sehen wir jetzt ein Genu varum mit leichter Verrenkung des Schienbeins seitlich. Gelenkspalt noch vorhanden. Die Oberflächen sind auch schon verformt und abgeflacht. Durch bikondyläre Schlittenprothesen ließ sich die Verschiebung mit Spannung der Seiten- und Kreuzbänder durch entsprechend hohe Plateaus beseitigen und weitgehend auch das genu varum.
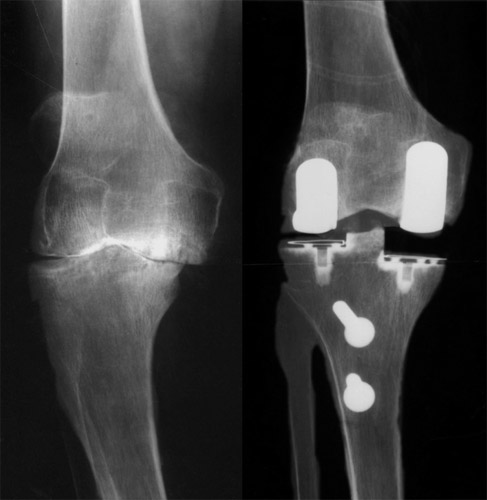
Und hier eine ganz extreme Luxation eines Kniegelenkes in Varus-Stellung mit Aufhebung des Gelenkspaltes und Knochenabrieb. Das mediale Seitenband war genügend locker, so dass sich die Achsenstellung mit einem hohen Tibiaplateau sogar normalisieren ließ.
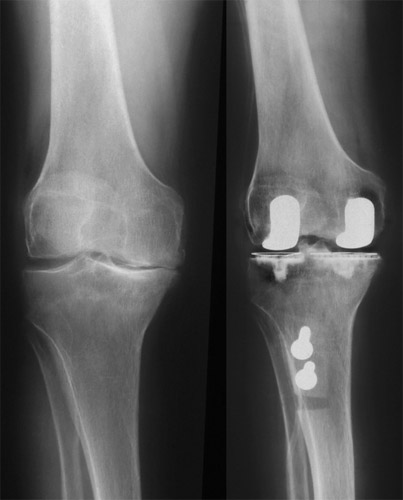
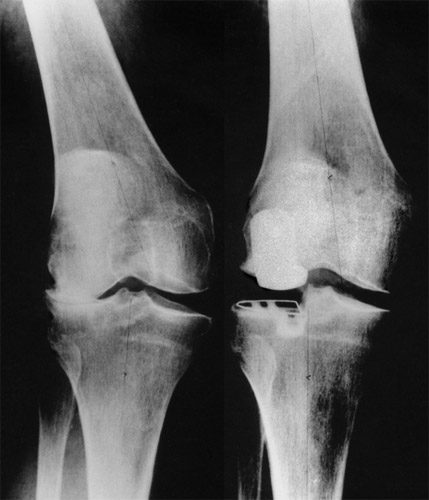 Jetzt kommen wir zu den X-Beinen, hier einem starken genu valgum - wie wir das nennen - wobei der seitliche Gelenkspalt aufgehoben und abgerieben ist, medialer Gelenkspalt hoch. Durch ein hohes Plateau ließ sich eine normale Achsen-stellung erreichen. Das laterale Seitenband ist sehr viel nachgiebiger als das mediale.
Jetzt kommen wir zu den X-Beinen, hier einem starken genu valgum - wie wir das nennen - wobei der seitliche Gelenkspalt aufgehoben und abgerieben ist, medialer Gelenkspalt hoch. Durch ein hohes Plateau ließ sich eine normale Achsen-stellung erreichen. Das laterale Seitenband ist sehr viel nachgiebiger als das mediale.
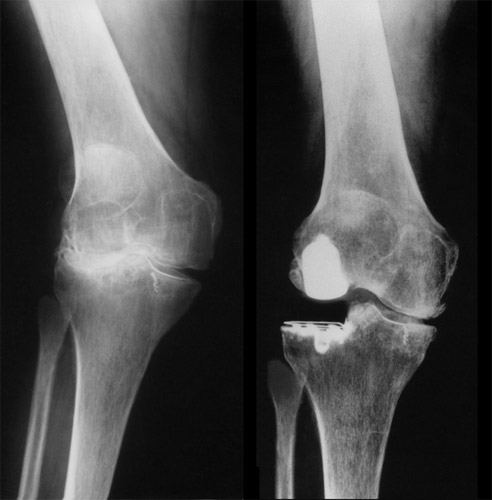 Hier ein noch extremeres genu valgum mit erheblichem Abrieb am seitlichen Gelenkspalt. Ein hohes Plateau dehnte das seitliche Band nicht ganz bis zur Normalstellung auf. Das ist aber für den bereits verschmälerten medialen Gelenkspalt entlastend.
Hier ein noch extremeres genu valgum mit erheblichem Abrieb am seitlichen Gelenkspalt. Ein hohes Plateau dehnte das seitliche Band nicht ganz bis zur Normalstellung auf. Das ist aber für den bereits verschmälerten medialen Gelenkspalt entlastend.
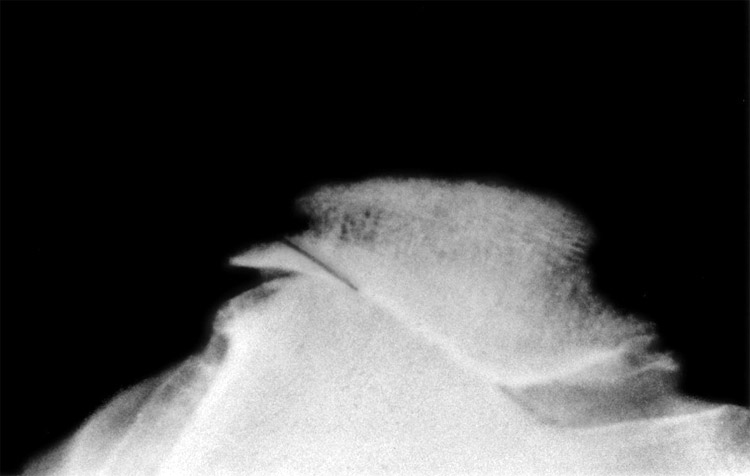 Auch die Kniescheibe weist nicht selten eine Fehlform auf. Sie soll im Querschnitt die Form des Buchstaben “V” zeigen. Hier ist sie aber stark asymmetrisch, Sie ragt schon über den seitlichen Rand ihrer Laufrinne hinüber und ihre Wölbung hält sie dort.
Auch die Kniescheibe weist nicht selten eine Fehlform auf. Sie soll im Querschnitt die Form des Buchstaben “V” zeigen. Hier ist sie aber stark asymmetrisch, Sie ragt schon über den seitlichen Rand ihrer Laufrinne hinüber und ihre Wölbung hält sie dort.
Das liegt daran, dass ihr Sehnenansatz zu seitlich am Schienbeinkopf liegt und das hängt wieder von einer ungenügenden Torsionsstellung des Oberschenkels ab. Wir sägen die Kniescheibe V- förmig ab wie hier angezeichnet und versetzen ihren knöchernen Bandansatz nach medial. Damit vermeiden wir künstliche Überkleidungen von Kniescheiben, die andere Kliniken manchmal einsetzen.
Die Ergebnisse der Operationen zwischen 1974 und 1985 untersuchten wir 1-11 Jahre nach der Operation. Von 424 Gelenken konnten 359 (88,5%) wieder erfasst werden. Das Alter der Patienten lag zwischen 36 und 89 Jahren, im Mittelwert bei neunundsechzig Jahren.
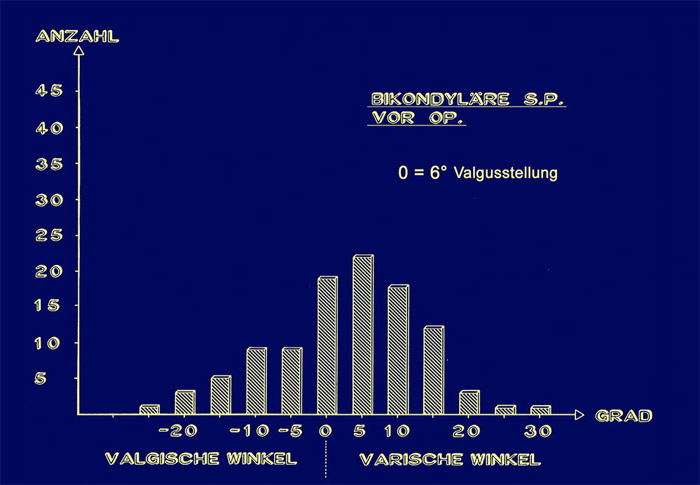
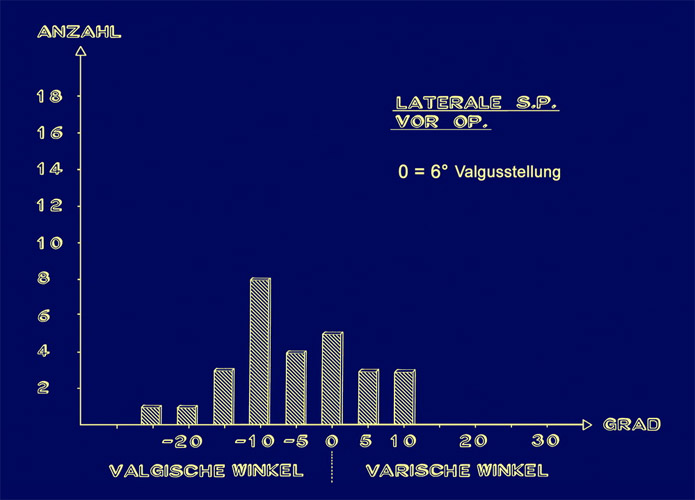 Betrachten wir zuerst die operativen Ergebnisse. Alle Angaben beziehen sich hierbei auf den Normalwert von 6° X-Bein, die normale Achsenstellung.
Betrachten wir zuerst die operativen Ergebnisse. Alle Angaben beziehen sich hierbei auf den Normalwert von 6° X-Bein, die normale Achsenstellung.
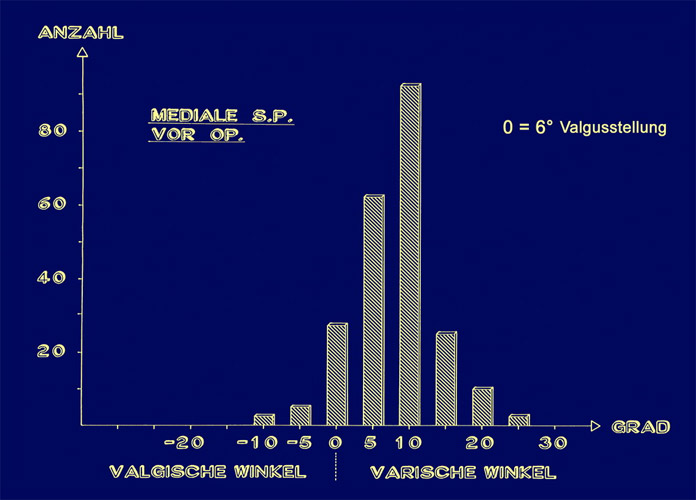
Die valgischen X- Beine reichten vor der Operation am häufigsten 10° über die 6° hinaus, also auf eine x-Stellung von 16°.
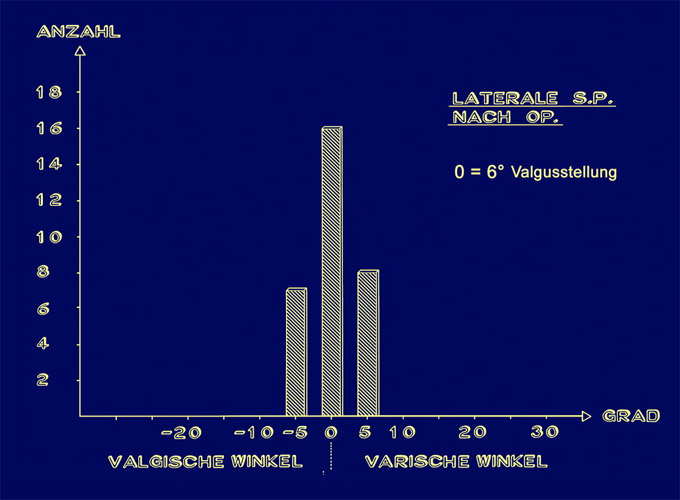
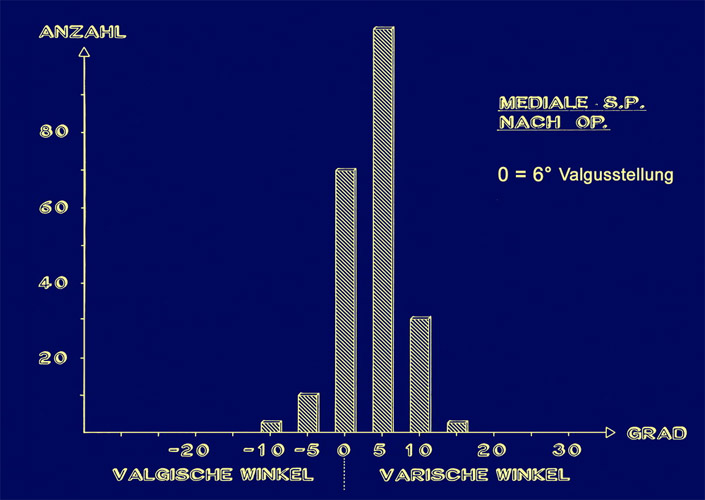 Nach Op. zeigen viele die Norm von 0° (0 = 6° Valgusstellung) , aber auch noch 5° Varus, das ist ein O-Bein von einem Grad statt 6°.
Nach Op. zeigen viele die Norm von 0° (0 = 6° Valgusstellung) , aber auch noch 5° Varus, das ist ein O-Bein von einem Grad statt 6°.
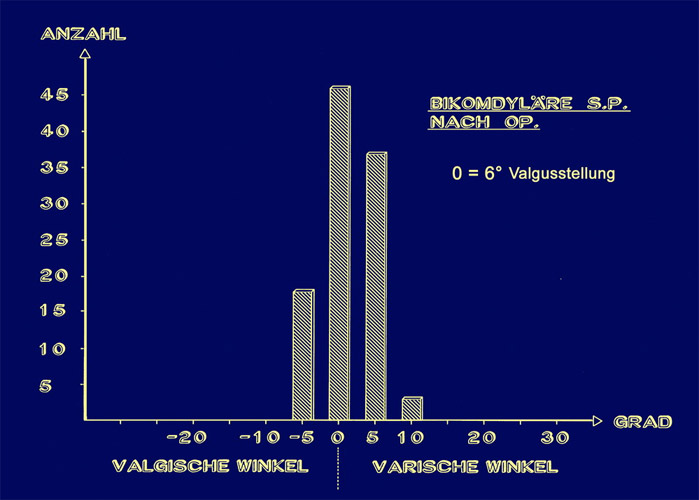 Danach besteht eine Achsenstellung von 0° + - 5°, wobei doch noch ein gewisser Anteil 5 ° Varusstellung aufweist.
Danach besteht eine Achsenstellung von 0° + - 5°, wobei doch noch ein gewisser Anteil 5 ° Varusstellung aufweist.
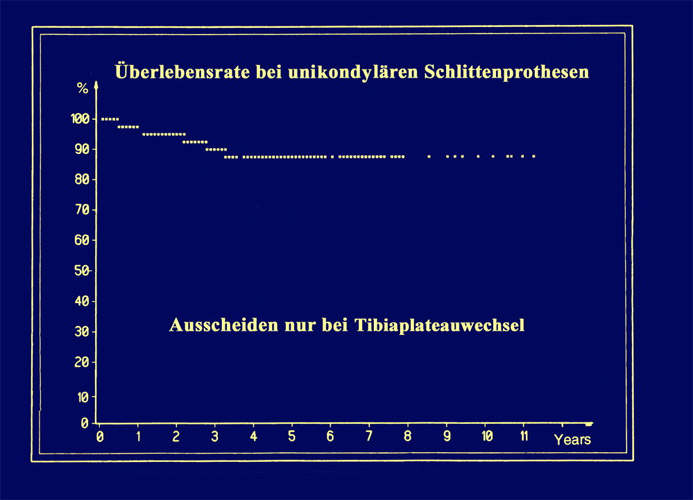 Eine andere Beurteilung erhalten wir durch eine sogenannte Überlebenskurve nach Kaplan u. Meier. Hier kann man ein Kriterium zum Ausscheiden festlegen.
Eine andere Beurteilung erhalten wir durch eine sogenannte Überlebenskurve nach Kaplan u. Meier. Hier kann man ein Kriterium zum Ausscheiden festlegen.
Wir wählten hier die Lockerung des Tibiaplateus, das bei den 39 Marmorprothesen oder noch zu starken Knochenresektionen anfangs vorkam. In dieser Kurve sind nur die Fälle einbezogen, bei denen ein Plateau-wechsel stattfand, das Knie also voll wiederhergestellt wurde, was bei geringer anfänglicher Plateauresektion gut möglich war. Wir sehen hier auch, dass das nur in den ersten 3 Jahren der sog. Lernkurve vorkam und in etwa 12 %.
 Bei rheumatischer und bei synovialer Arthritis mit aggressiver Schleimhautvermehrung, nur dort, gab es auch Saumbildungen um die Schlittenkufen und Lockerungen in 31 %, so dass wir diese Erkrankungen später nur mit Totalprothesen versorgten.
Bei rheumatischer und bei synovialer Arthritis mit aggressiver Schleimhautvermehrung, nur dort, gab es auch Saumbildungen um die Schlittenkufen und Lockerungen in 31 %, so dass wir diese Erkrankungen später nur mit Totalprothesen versorgten.
Aber auch bei stärkeren Knochenverlusten mussten wir zu Totalprothesen des Kniegelenks wegen Lockerung in einigen Fällen übergehen. Das war wie erkennbar in etwa 5 % der Fall.
67,8 % der Patienten stuften das Op-Ergebnis mit sehr gut ein.16,5 % äußerten sich mit bedingt zufrieden, 7,7 % mit mäßiges Ergebnis und 8 % mit schlecht. Trotzdem hielten 92,6 % die Entscheidung zur Op. für richtig.
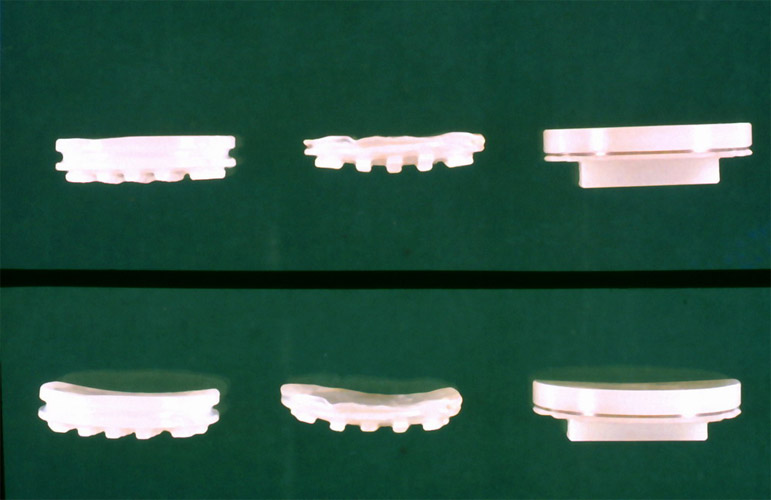 Wenn wir unsere Ergebnisse verbessern wollen, dann müssen wir nach den Abhängigkeiten des Ergebnisses von verschiedenen Faktoren suchen. Die Marmorplateaus erwiesen sich bald als zu dünn und verformten sich auf weicherem Knochen wie Sie links sehen. Rechts unsere eigenen ersten Plateaus.
Wenn wir unsere Ergebnisse verbessern wollen, dann müssen wir nach den Abhängigkeiten des Ergebnisses von verschiedenen Faktoren suchen. Die Marmorplateaus erwiesen sich bald als zu dünn und verformten sich auf weicherem Knochen wie Sie links sehen. Rechts unsere eigenen ersten Plateaus.
| Plateauhöhe (mm) | 4 | 5 | 6 | 7 | 8 - 9 | 11 - 17 |
|---|---|---|---|---|---|---|
| Nachoperation erforderlich (%) | 24,1 |
12,1 |
29 |
16,1 |
12,3 |
28,1 |
Wir untersuchten dann, ob sich unsere dünneren Plateaus eher lockerten als dickere. In Tabelle 1 liegt die Nachoperationsrate bei der Plateauhöhe von 4 mm, dem dünnsten Plateau, bei 24,1 %, während sie bei 5, 7, 8 und 9 mm nur bei 12-16 % liegt, also dem Anteil, der in der Überlebenskurve vorkam. Bei 11-17 mm steigt sie aber auf 28,1 % an. In der 6 mm Gruppe befanden sich überwiegend die Marmorprothesen, die eine höhere Lockerungsrate von 28.2 % aufwiesen. Sie werden statistisch hier nicht einbezogen. Vergleicht man die dünnen 4 mm Plateaus mit der zusammengefassten Gruppe von 5, 7, 8, 9 mm Plateaus, so zeigt sich im Chi-Quadrattest ein signifikanter Unterschied.
Bemerkenswert ist auch, dass sich die Verteilungsgrenzen von 5 und 7 mm Plateaus nicht von denen der Dicke 8 und 9 mm unterscheiden, wo in den USA heute gefordert wird, nicht unter eine Dicke von 9-10 mm zu gehen. Das Konfidenzniveau (= limit) betrug 0.95. So lässt sich sagen, dass zwischen den 5-7 mm Plateaus und denen mit 8-9 mm Dicke keine Unterschiede in der Lockerungsrate vorhanden sind. Dass bei Plateauhöhen von 11-17 mm die höchste Lockerungsrate von 28 % auftritt, spricht für unsere Annahme, dass die Kunststoffplateaus nicht auf Spongiosa zementiert werden sollten. Das dünnste Plateau sollte dem gegenüber das von 5 mm sein.
| Varusstellung im Röntgenbild | 0 - 3° |
% |
4 - 6° |
% |
7° und mehr |
% |
|---|---|---|---|---|---|---|
| Keine Nachoperationen | 78 |
83,0 |
85 |
82,5 |
33 |
66,0 |
| Nachoperationen erforderlich | 16 |
17,0 |
18 |
17,5 |
17 |
34,0 |
In Tabelle 2 wird geprüft, welche Auswirkungen ungenügende Korrekturen der Varusstellung haben in Bezug auf den Normalwert von 6° Valgusstellung. Signifikant ist der Anstieg in der Lockerungs- und Nachoperationsrate ab 7° und mehr Abweichung vom Normalwert. Er verdoppelt sich dann auf 34 % (Chi-Quadrat-Test= 0.033). Eine umgekehrte Prüfung ist noch interessant. Wurde die Varusfehlstellung um mehr als 10° korrigiert, so bestand kein mittelgradiger oder starker Schmerz mehr und es fanden nur in 4,6 % Nachoperationen statt. Das Zahlenmaterial war allerdings zu klein für statistische Signifikanz. Für die Valgusstellung fand sich die gleiche Abhängigkeit . Das Zahlenmaterial war aber zu klein.
Später führten wir auch Untersuchungen des Krankengutes von 1984 durch nach 10,8 -12,7 Jahren, im Durchschnitt 11,5 Jahren. Die Revisionsrate betrug bei den medialen Prothesen dann 14,9 %. Dabei musste nur in einem Fall auf eine Totalprothese übergegangen werden. Rheumatiker waren nicht im Krankengut.
Von 25 Patienten mit nur lateraler Prothese konnten 22 nach 12 Jahren nachuntersucht werden. Die Plateauhöhen verteilten sich auf 6-11 mm. Lockerungen oder Nachoperationen kamen nicht vor. 10 Patienten waren sehr zufrieden, einer weniger und einer nicht.
Bei wissenschaftlichen Arbeiten vergleicht man dann seine Ergebnisse mit denen der Literaratur. Dies will ich ganz kurz machen. Kißlinger et al. übernahmen unser Modell und seine Technik. Wessinghage modifizierte es noch etwas weiter. Sie konnten nach 10 Jahren 261 Schlittenprothesen nachuntersuchen (98,5 %). Die vergleichbare Überlebenskurve für mechanisches Versagen ergab 84,9 %. Das deckt sich annähernd mit unserem Ergebnis. Nach 20 Jahren waren es noch 74,4 %. Dabei wurden hier auch die dünnen Plateaus verwandt, 6 mm in 47 %, 7mm in 26 % und dicker als 7 in 20 %. (8 Angaben fehlten).
Einige andere Beobachtungen waren bei uns noch interessant.
Erstens: Wenn bei älteren Menschen das vordere Kreuzband zerfasert war oder fehlte, war die Stabilität nicht beeinträchtigt. Offensichtlich genügte die Seitenbandstabilisierung.
Zweitens: Fehlerhafte Stellungen des Plateaus und der Schlittenkufe bis zu 10° Abweichung hatten keine Folgen, interessanterweise auch Übergewicht nicht.
Drittens: Bei postoperativer Seitenbandinstabilität, die medial nach X-Beinausgleich vorkam, betrug die Nachoperationsrate 18,6%. Wir versetzten dann bei einigen Patienten den Seitenbandansatz am Oberschenkel.
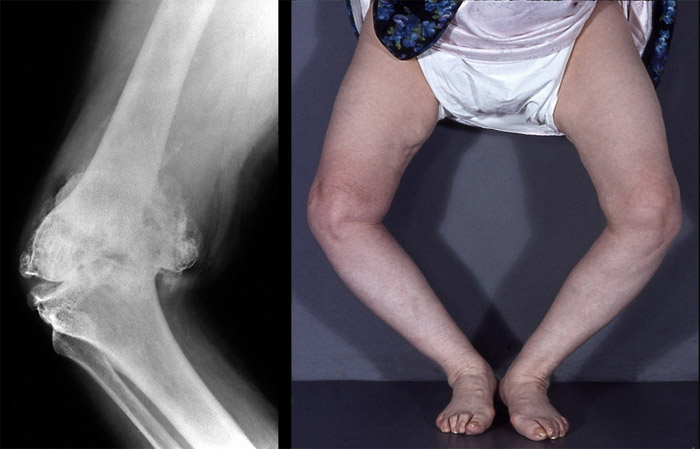 Schlittenprothesen haben natürlich auch ihre Grenzen, das werden Sie mir in diesem Fall glauben. Die Gelenkteile sind völlig verformt.
Schlittenprothesen haben natürlich auch ihre Grenzen, das werden Sie mir in diesem Fall glauben. Die Gelenkteile sind völlig verformt.
 Und dies ist eine moderne. Aber hier werden beide Kreuzbänder entfernt und die Kniescheibe muss in einer meist nicht genau passenden Metallrinne laufen. Einzukalkulieren ist, dass die Bänder und Sehnen unseres Körpers mit sensiblen Fasern und Meßkörperchen ausgestattet sind, die Druck und Zerrung melden und Gegenreflexe zur Spannung und Stabilisierung abgeben. Man spricht von Sensomotorik.
Und dies ist eine moderne. Aber hier werden beide Kreuzbänder entfernt und die Kniescheibe muss in einer meist nicht genau passenden Metallrinne laufen. Einzukalkulieren ist, dass die Bänder und Sehnen unseres Körpers mit sensiblen Fasern und Meßkörperchen ausgestattet sind, die Druck und Zerrung melden und Gegenreflexe zur Spannung und Stabilisierung abgeben. Man spricht von Sensomotorik.
Fußballspieler, die einen Kreuzbandriß und Naht oder Ersatzplastik hatten, sind meist nicht mehr voll Herr der Feinmotorik ihres Kniegelenks. Es wird auch von schwimmendem Knie gesprochen.
Ich habe deshalb im Laufe der Zeit auch immer schwerere Kniegelenks-arthrosen noch mit Schlittenprothesen versorgt. Zum Abrieb unserer Plateaus ist zu sagen, dass trotz der geringen Krümmung der Lauffläche der Schlittenkufe zuerst natürlich nur ein punktueller Kontakt vorhanden ist. Mit etwas Abschliff vergrößert sich dann die Auflagefläche . Die Kunststoffe haben heute aber eine hohe Qualität und wir hatten mit Abrieb keine Probleme. Bei Jüngeren wird im Laufe längerer Zeit daran zu denken sein. Aber das Auswechseln bietet dann keine Probleme bei Erhalt der festen Knochenoberfläche.
So lassen sich folgende Vorteile der Schlittenprothese und unserer Technik aufzählen:
- Weitestgehender Erhalt des Kniegelenkes mit seinen Bändern und seiner Sensomotorik in den Bändern und Sehnen.
- Erhalt der gewichttragenden Knochenoberflächen. Dadurch geringere Lockerungs- und Verformungsgefahr. Ein Auswechseln des Plateaus ist daher auch gut möglich.
- Bei dem Achsenausgleich können die Seitenbänder durch 1 mm zunehmende Höhen des Kunststoffplateaus weitgehend individuell abgestuft vorgenommen werden.
- Bikondyläre und seitliche Versorgungen sind im Gegensatz zu amerikanischen und anderen Meinungen möglich und gut im Ergebnis. Nachträgliche Implantationen am gegenseitigen Gelenkspalt mussten nur bei 5 Gelenken vorgenommen werden.
- Künstliche Gelenkflächen für die Kniescheibe konnten wir durch unsere Technik ganz vermeiden. Zum Beseitigen restlicher Spannungen muss die Hinterfläche der Kondylen ausreichend stark gekürzt werden. Mit Schlittenprothesen vermeiden wir auch Metalllaufflächen für die Kniescheibe, die doch nie ganz kongruent sind.
Eine Frage stelle ich Ihnen zum Abschluß: Würden sie auch ihre eigene Schwiegermutter operieren, wenn es an der Zeit ist?
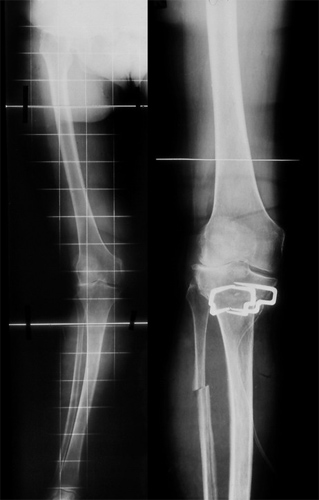
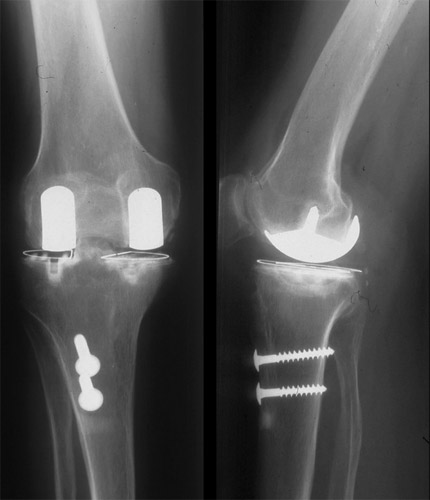 Und dies die Bilder 3 Jahre später. Sie lebte noch 10 Jahre und behauptete stets, ihr operiertes Kniegelenk sei ihr bester Körperteil.
Und dies die Bilder 3 Jahre später. Sie lebte noch 10 Jahre und behauptete stets, ihr operiertes Kniegelenk sei ihr bester Körperteil.
Ich hoffe, ich konnte Ihnen mit diesem Vortrag einmal einen Einblick in die Probleme der operativen Orthopädie geben. Sie sind sehr vielfältig, wie Sie gesehen haben. Aber man muss lernen, sie zu lösen.
| Download | |
|---|---|
| Die Schlittenprothese des Kniegelenkes (Vortrag für Nicht-Orthopäden) | PDF (4,9 MB) |